Re emergencia, el regreso de enfermedades que habían sido eliminadas; lo que fue posible gracias a una férrea disciplina puesta de manifiesto, entre otras cosas, en programas de vacunación masiva; en el saneamiento y el cuidado del agua potable; en la extensión del tendido de cloacas y el acceso universal a sistemas públicos de salud.
Sin embargo, hoy re emergen, entre otros motivos porque sectores de la población se niegan a vacunarse y vacunar a sus hijos. Pese que está científicamente demostrado la eficacia y la seguridad de las vacunas y el bajo porcentaje de efectos secundarios de las mismas.
Si bien existió una comunicación en revistas científicas, donde se afirmaba que la vacuna podía traer aparejado una enfermedad, la misma fue científicamente refutada y su autor sancionado por la falacia de la comunicación. Este hecho le hizo mucho daño a la salud de la población del mundo.
Hoy el mundo asiste a la ´re emergencia´ de enfermedades como el sarampión, la difteria y la fiebre amarilla. Y es preciso reencauzar el sentido de la vacuna; hacerla extensiva a la totalidad de la población; sabiendo que es la principal barrera a la propagación de enfermedades dados los movimientos poblacionales de zonas donde cierta enfermedades continúan siendo endémicas.
Es una seria advertencia; ha sonado una alarma y la sociedad y sus autoridades debemos dar la respuesta que el momento requiere. Vacunarse es responsabilidad de los padres y de la sociedad en su conjunto, lo que está en juego es la salud de todos, la salud pública.
Mucho podemos hacer con muy poco. Ser responsables, respetar el calendario nacional de vacunación, conocerlo y cumplirlo con todos los integrantes de nuestras familias; incrementar las campañas de comunicación para educar en salud a la población, y, además, tomar todas las medidas preventivas ue el momento requiere.
Rosario3.com, contactó a la doctora Mirta Castelli, médica infectóloga y especialista en medicina del viajero, quien atendió al requerimiento respondiendo a una pregunta que una parte de la población se hace: ¿Por qué regresan, esas enfermedades?
Vamos a hablar de América, en principio donde hubo brotes importantes de difteria; en Europa también, e últimamente nos encontramos con brotes de sarampión; en Argentina desde el año 2000 no se reportaban casos, dado el buen nivel de cobertura que la vacuna ha brindado a la población llegando a más del 95% de personas cubiertas por la vacuna. Hoy debemos tener en cuenta que la frecuencia de los viajes de un continente a otros da la posibilidad de que personas al regresar del extranjero traigan a su país la enfermedad.
El año pasado hubo 4 países de nuestro continente reportaban pacientes con sarampión. Este año ya tenemos a 10 países con sarampión; estos son datos del mes de abril de este año.
El país que más preocupa es Venezuela con más de 800 enfermos y muchos ciudadanos emigrando a Brasil, Colombia y a nuestro país.
Debemos tener en cuenta que en nuestro país, también se dieron casos autóctonos.
¿En el caso del sarampión, qué es lo que se debe hacer?
Aislar al paciente de quien se sospecha el sarampión; luego de siete días de evolución aparecerá el exantema; e inmediatamente vacunar a las personas del entorno y vecinos de ese paciente para evitar la propagación de esta enfermedad que se contagia con mucha facilidad.
¿Qué debemos saber del exantema?
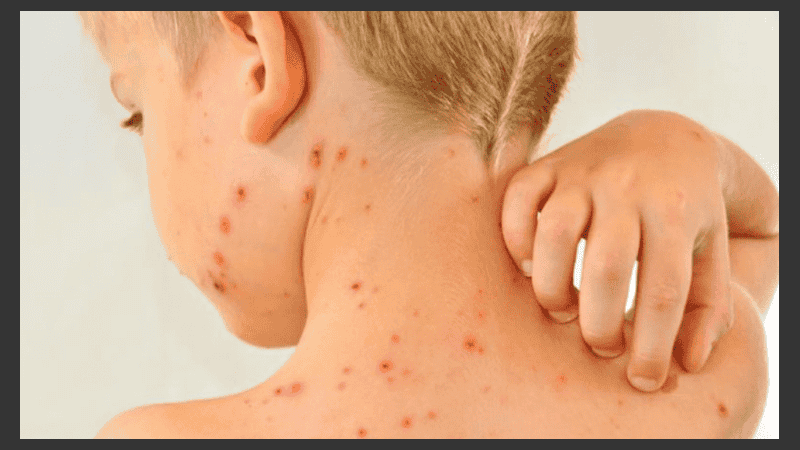
Se presenta con una erupción de la piel, de color rojizo y más o menos extensa, que suele ir acompañada o precedida de fiebre; es la manifestación de un gran número de infecciones. Entre otras, el sarampión que se caracteriza por ser una enfermedad infecciosa que tiene 10 días de incubación luego de los cuales el paciente hace fiebre y lo que llamamos triple catarro; rinitis, tos y faringitis y luego de 4 días aparece el exantema que comienza por la cara, el cuerpo y las extremidades. El paciente tiene lo que llamamos ´la cara sucia´.
¿Se puede complicar?
Suele complicarse con neumonía, otitis y encefalitis. Estamos frente a una enfermedad muy contagiosa pero contamos con vacunas eficientes que la previenen.
En el mes de marzo nosotros tuvimos un caso, una niña de 8 meses que no estaba vacunada porque la vacuna comienza a ser suministrada a partir del año. Es un caso autóctono, ya que la familia no hizo ningún viaje. Pero en su entorno debe haber habido un portador de la enfermedad; es un caso que estamos investigando ya que no sabemos cuál pudo ser el foco de la infección. Probablemente alguien del entorno estuvo con sarampión y no tuvo síntomas evidentes, como si fuera una enfermedad sub clínica pero el portador la contagia.
El año pasado tuvimos a un paciente de 27 años que había regresado de Australia donde se había infectado; acá contagia a dos personas de su entorno, pero pudimos bloquear rápidamente el brote y al aislarlo evitamos su propagación. Éste es el típico caso de sarampión importado.
Por eso ponemos el énfasis en la vigilancia de las migraciones; por eso existe la medicina del viajero que nos ayuda en estos casos. Por eso hay que tomar la responsabilidad de inocularse cuando se va a viajar a países con focos de ciertas enfermedades. Al vacunarse acá de una enfermedad que acá no ha estallado hace que la persona si interactúa con personas de un país con focos de infección no sólo no contraiga la enfermedad sino que al regresar nos preserve de la misma a todos los de su entorno.
Esto es fundamental y sobre todo ahora por la fiebre amarilla. Cada uno debe tener la responsabilidad de cuidar su propia salud y la misma responsabilidad para evitar ser un agente transmisor involuntario.
En nuestra zona está el mosquito que trasmite la fiebre amarilla. Si no hay infectados el mosquito no propaga la enfermedad pero si llega un enfermo de fiebre amarilla el mosquito es un agente reproductor letalmente eficiente.
La historia del país nos recuerda las epidemias de fiebre amarilla en Buenos Aires, que tuvieron lugar entre los años 1852 y 1871. Ésta última fue un desastre que mató aproximadamente al 8% de la población de porteños, donde se llegaron a morir 500 personas en un día, y en la que se contabilizaron un total aproximado de 14 000 muertos por esa causa, la mayoría inmigrantes italianos, españoles, franceses. Se cree que el foco lo instalaron las tropas que regresaban desde el Paraguay, luego de la Guerra de la Triple Alianza; las que llegaron primero a Corrientes donde inmediatamente se desató un foco de infección y, más tarde, en Buenos Aires, donde el foco de fiebre amarilla se cobró ese alto número de muertes.

Sanatorio Nuestra Señora del Rosario Centro Médico IPAM